ELECTRODOS DEL ELECTROCARDIOGRAMA
Los electrodos del electrocardiograma (EKG) son los dispositivos que ponen en contacto al paciente con el electrocardiógrafo. A través de ellos se obtiene la información eléctrica para la impresión y el análisis del electrocardiograma.
Para realizar un electrocardiograma estándar se colocan 10 electrodos divididos en dos grupos: Los electrodos periféricos y los electrodos precordiales. De los datos aportados por ellos se obtienen las 12 derivaciones del EKG.
Cuando se realiza un electrocardiograma es imprescindible conocer con rigurosidad la ubicación de los electrodos en el paciente. Un cambio de localización de un electrodo podría provocar, desde pequeñas variaciones en la morfología del QRS, hasta graves errores diagnósticos.
Ubicación de los electrodos del EKG

Electrodos periféricos:
Los electrodos periféricos son cuatro y van colocados en las extremidades del paciente. Normalmente se diferencian con un color distinto para cada uno (ver Trucos para colocar los Electrodos).
R: brazo derecho (Right), evitando prominencias óseas.
L: brazo izquierdo (Left), evitando prominencias óseas.
F: pierna izquierda (Foot), evitando prominencias óseas.
N: pierna derecha, es el neutro (N).
Si el paciente tuviese alguna extremidad amputada, el electrodo correspondiente se colocará en el muñon de dicha extremidad, o en su defecto, en la región del torso más cercana (hombros o región abdominal inferior).
Para realizar un electrocardiograma estándar se colocan 10 electrodos divididos en dos grupos: Los electrodos periféricos y los electrodos precordiales. De los datos aportados por ellos se obtienen las 12 derivaciones del EKG.
Cuando se realiza un electrocardiograma es imprescindible conocer con rigurosidad la ubicación de los electrodos en el paciente. Un cambio de localización de un electrodo podría provocar, desde pequeñas variaciones en la morfología del QRS, hasta graves errores diagnósticos.
Ubicación de los electrodos del EKG

Electrodos periféricos:
Los electrodos periféricos son cuatro y van colocados en las extremidades del paciente. Normalmente se diferencian con un color distinto para cada uno (ver Trucos para colocar los Electrodos).
R: brazo derecho (Right), evitando prominencias óseas.
L: brazo izquierdo (Left), evitando prominencias óseas.
F: pierna izquierda (Foot), evitando prominencias óseas.
N: pierna derecha, es el neutro (N).
Si el paciente tuviese alguna extremidad amputada, el electrodo correspondiente se colocará en el muñon de dicha extremidad, o en su defecto, en la región del torso más cercana (hombros o región abdominal inferior).
Electrodos precordiales
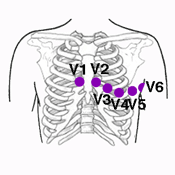
Los electrodos precordiales son seis y van colocados en la región precordial.
V1: en el cuarto espacio intercostal, en el borde derecho del esternón.
V2: en el cuarto espacio intercostal, en el borde izquierdo del esternón.
V3: a la mitad de distancia entre los electrodos V2 y V4.
V4: en el quinto espacio intercostal en la línea medio-clavicular (línea que baja perpendicularmente desde el punto medio de la clavícula).
V5: en la misma línea horizontal que el electrodo V4, pero en la línea axilar anterior (línea que baja perpendicularmente desde el punto medio entre el centro de la clavícula y su extremo lateral).
V6: en la misma línea horizontal que los electrodos V4 y V5, pero en la línea medioaxilar (línea que baja perpendicularmente desde el centro de la axila).
En determinados pacientes y ante la sospecha de infarto posterior o de ventrículo derecho, es recomendable colocar los electrodos en posiciones distintas a las descritas, para poder obtener las derivaciones derechas y posteriores.
Recuerda: no confundir los electrodos con las derivaciones cardiacas. Los electrodos son los dispositivos que colocamos al paciente y las derivaciones son el registro de la actividad eléctrica en el Electrocardiograma.
Derivaciones de las extremidades o del plano frontal
Se les denomina así, a las derivaciones del electrocardiograma que se obtienen de los electrodos colocados en las extremidades.
Estas derivaciones aportan datos electrocardiográficos del plano frontal (no de los potenciales que se dirigen hacia delante o hacia atrás).
Las derivaciones de las extremidades se dividen en: derivaciones bipolares, también llamadas clásicas o de Einthoven, y derivaciones monopolares aumentadas.
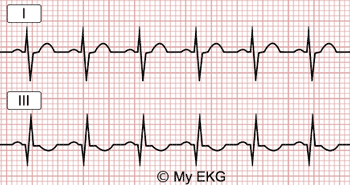
Derivaciones bipolares estándar
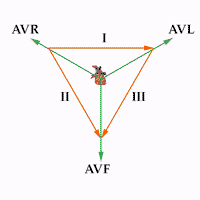
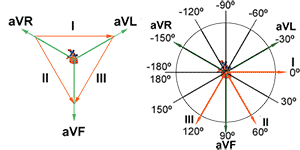
Derivaciones de extremidades y triángulo de Einthoven.
Son las derivaciones cardiacas clásicas del electrocardiograma, descritas por Einthoven. Registran la diferencia de potencial entre dos electrodos ubicados en extremidades diferentes.
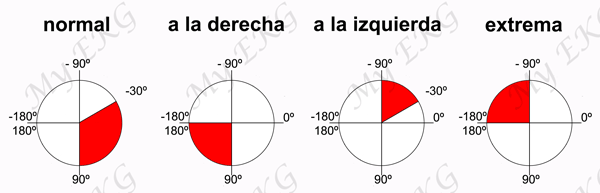
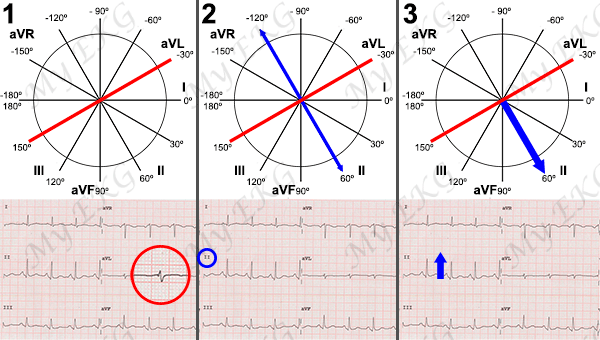
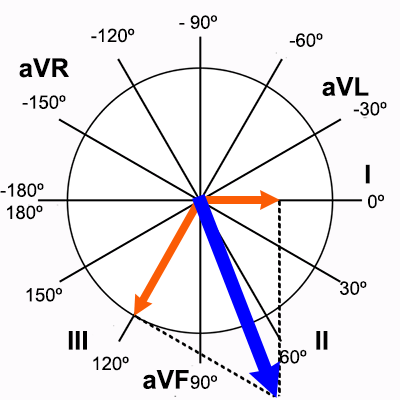
D1 ó I: diferencia de potencial entre brazo derecho y brazo izquierdo. Su vector está en dirección a 0º.
D2 ó II: diferencia de potencial entre brazo derecho y pierna izquierda. Su vector está en dirección a 60º.
D3 ó III: diferencia de potencial entre brazo izquierdo y pierna izquierda. Su vector está en dirección a 120º.
Triángulo y ley de Einthoven:
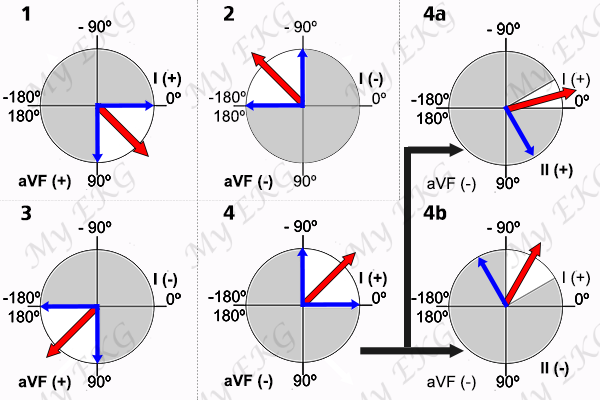
Las tres derivaciones bipolares forman, en su conjunto, lo que se denomina el triángulo de Einthoven (inventor del electrocardiograma). Estas derivaciones, guardan una proporción matemática, reflejada en la ley de Einthoven que nos dice: D2=D1+D3.
Esta ley es de gran utilidad cuando se interpreta un electrocardiograma. Permite determinar si los electrodos de las extremidades están bien colocados, pues si se varía la posición de algún electrodo, esta ley no se cumpliría, permitiéndonos saber que el EKG está mal realizado.
Derivaciones monopolares aumentadas
En el electrocardiograma, las derivaciones monopolares de las extremidades, registran la diferencia de potencial entre un punto teórico en el centro del triángulo de Einthoven, con valor de 0 y el electrodo de cada extremidad, permitiendo conocer el potencial absoluto en dicho electrodo.
A estas derivaciones en un inicio se les nombró VR, VL y VF. La V significa Vector, y R, L, F: derecha, izquierda y pie (en inglés). Posteriormente se añadió la a minúscula, que significa amplificada (las derivaciones monopolares actuales están amplificadas con respecto a las iniciales).
aVR: potencial absoluto del brazo derecho. Su vector está en dirección a -150º.
aVL: potencial absoluto del brazo izquierdo. Su vector está en dirección a -30º.
aVF: potencial absoluto de la pierna izquierda. Su vector está en dirección a 90º.
Derivaciones precordiales o derivaciones del plano horizontal

Derivaciones Precordiales y sus respectivos Electrodos
Las derivaciones precordiales del electrocardiograma son seis. Se denominan con una V mayúscula y un número del 1 al 6.
Son derivaciones monopolares, registran el potencial absoluto del punto donde está colocado el electrodo del mismo nombre.
Son las mejores derivaciones del electrocardiograma para precisar alteraciones del ventrículo izquierdo, sobre todo de las paredes anterior y posterior.
En el electrocardiograma normal, en las derivaciones precordiales, los complejos QRS son predominantemente negativos en las derivaciones V1 y V2 (tipo rS) y predominantemente positivos en V4 a V6 (tipo Rs).
Derivaciones precordiales
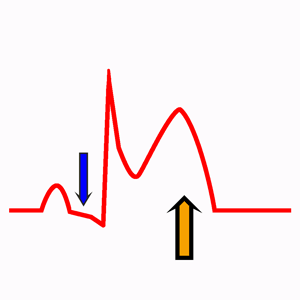
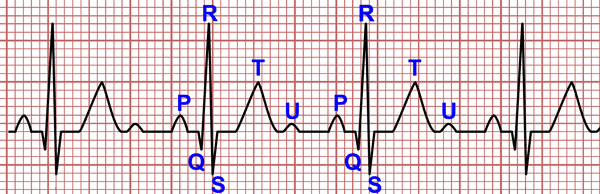
V1: esta derivación registra potenciales de las aurículas, de parte del tabique y pared anterior del ventrículo derecho. El QRS presenta una onda R pequeña (despolarización del Septo Interventricular) seguida de una onda S profunda (ver Morfología del complejo QRS).
V2:el electrodo de esta derivación precordial, está encima de la pared ventricular derecha, por tanto, la onda R es ligeramente mayor que en V1, seguida de una onda S profunda (activación ventricular izquierda).
V3: derivación transicional entre potenciales izquierdos y derechos del EKG, por estar el electrodo sobre el septo interventricular. La onda R y la onda S suelen ser casi iguales (QRS isobifásico).
V4: el electrodo de esta derivación está sobre el ápex del ventrículo izquierdo, donde es mayor el grosor. Presenta una onda R alta seguida de una onda S pequeña (activación de ventrículo derecho).
V5 y V6: estas derivaciones del electrocardiograma están situadas sobre el miocardio del ventrículo izquierdo, cuyo grosor es menor al de V4. Por ello la onda R es menor que en V4, aunque sigue siendo alta. La onda R está precedida de una onda q pequeña (despolarización del septo).
Otras derivaciones del electrocardiograma
Derivaciones derechas y derivaciones posteriores.
En pacientes con un síndrome coronario agudo donde se sospeche la posibilidad de infarto posterior o de ventrículo derecho, es recomendable colocar los electrodos del electrocardiograma en posiciones no habituales.
Si se sospecha infarto posterior se deberán colocar tres electrodos en la espalda para realizar las derivaciones posteriores.
Cuando existen datos de afectación de ventrículo derecho durante un infarto agudo o el paciente presente dextrocardia o situs inversus, se deberán colocar los electrodos precordiales en el lado derecho, realizando las derivaciones derechas.